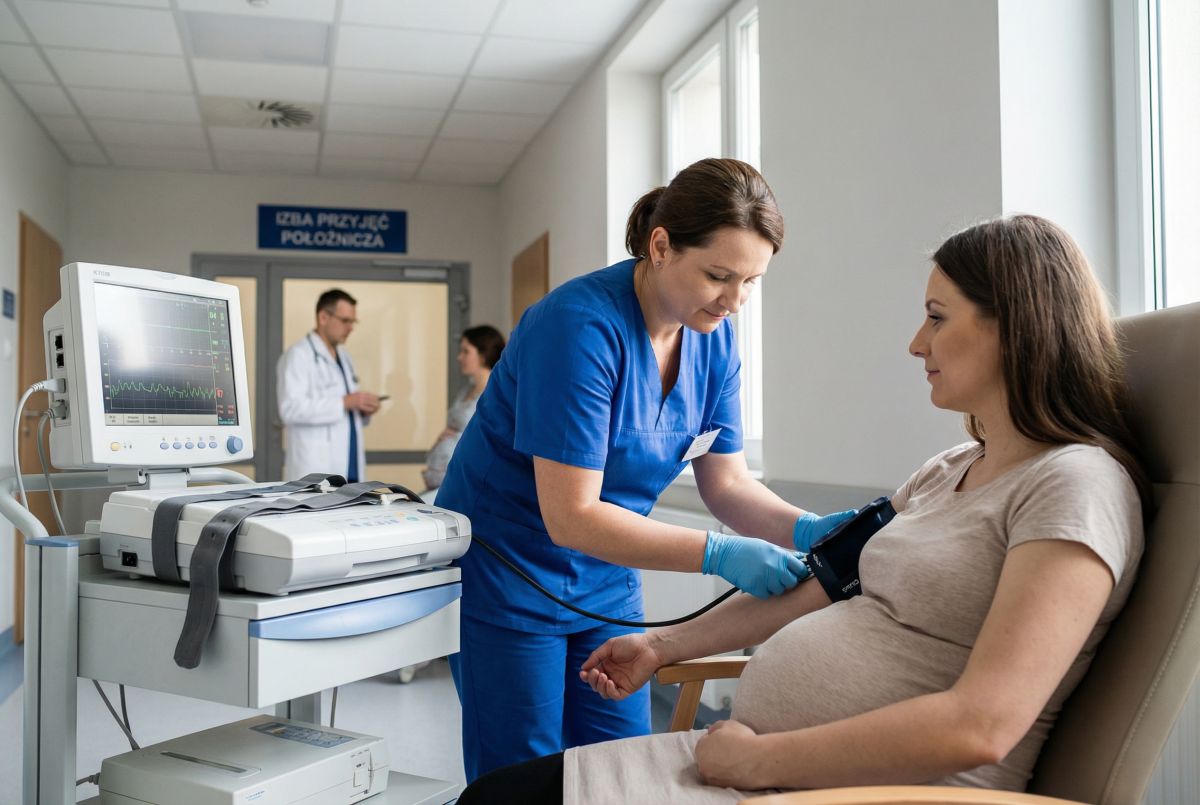
Dobrze poprowadzona specjalizacja z pielęgniarstwa ginekologiczno‑położniczego uczy nie tylko procedur, ale przede wszystkim ciągłej, kompleksowej opieki – od planowania rodziny, przez ciążę i połóg, po problemy ginekologiczne i onkologiczne.
Na dyżurze w izbie przyjęć położniczej wszystko dzieje się szybko: jedna pacjentka ma skurcze, druga krwawienie, trzecia przyszła „tylko na kontrolę”, ale mówi, że dziecko rusza się inaczej. Położna jest pierwszą osobą, która słyszy historię, ocenia ryzyko i decyduje, co zrobić natychmiast, a co może poczekać. Dla pacjentki to często po prostu spokojny głos i konkretne instrukcje, które „zdejmują” napięcie z ramion.
Z perspektywy systemu ochrony zdrowia ta scena to jednak coś więcej niż empatia i doświadczenie. To umiejętność pracy według standardów, rozumienie granic kompetencji oraz sprawne poruszanie się między profilaktyką, diagnostyką i współpracą z lekarzem. Specjalizacja ginekologiczno‑położnicza jest właśnie o tym: o przejściu od „robię to, co trzeba” do „prowadzę opiekę świadomie i potrafię ją koordynować”.
Od ciąży fizjologicznej po onkologię
W zdrowiu kobiet nie ma jednego „najważniejszego etapu”, bo potrzeby zmieniają się wraz z wiekiem, sytuacją rodzinną i historią chorób. Innych rozmów i decyzji wymaga nastolatka z zaburzeniami dojrzewania, innych kobieta planująca ciążę, a jeszcze innych pacjentka po operacji ginekologicznej czy w trakcie leczenia onkologicznego. Specjalizacja porządkuje tę różnorodność i uczy, jak łączyć perspektywę biologiczną, psychologiczną i społeczną.
Kluczowe jest też to, że położna pracuje nie tylko „z chorobą”, ale z człowiekiem i jego bliskimi. W praktyce oznacza to trudne rozmowy o ryzyku ciąży, o stracie, o płodności, o bólu porodowym, a czasem o granicach terapii. Program specjalizacji mocno akcentuje komunikację, prawo pacjenta, etykę i odpowiedzialność zawodową, bo bez tego nie da się bezpiecznie wykonywać nawet najlepiej opanowanych procedur.
Dla kogo jest specjalizacja
To szkolenie jest zaprojektowane dla położnych i zakłada, że uczestniczka ma już bazę kliniczną oraz doświadczenie w kontakcie z pacjentką. Specjalizacja nie jest „kolejnym kursem”, który dodaje jeden wąski zabieg do portfolio, ale procesem, który ma przygotować do sprawowania kompleksowej, ciągłej opieki ginekologiczno‑położniczej. W praktyce oznacza to większą samodzielność w ocenie sytuacji, lepsze rozumienie ryzyka i pewniejsze poruszanie się po ścieżkach diagnostyczno‑terapeutycznych.
Istotną zmianą jest także „sposób myślenia” o pracy: od odtwarzania schematów do pracy opartej na dowodach i standardach. W programie przewidziane są elementy związane z analizą wiedzy naukowej, zarządzaniem, jakością i rolą położnej w zespole terapeutycznym. To pomaga nie tylko w łóżku pacjentki, ale też wtedy, gdy trzeba organizować opiekę, wdrażać procedury, szkolić młodsze koleżanki i brać odpowiedzialność za ciągłość świadczeń.
Program w liczbach
W programie przewidziano łącznie 854 godziny dydaktyczne realizowane w kontakcie z wykładowcą lub opiekunem stażu, z czego 522 godziny to zajęcia teoretyczne, a 332 godziny – praktyka na stażach. To ważny sygnał: teoria jest rozbudowana, ale bez staży nie ma mowy o zaliczeniu, bo specjalizacja ma być „używalna” w realnym oddziale i poradni. Dokument dopuszcza też, by część czasu przeznaczonego na teorię została przesunięta na samokształcenie – do 20% całości, czyli do 170 godzin – pod warunkiem, że rdzeń programu pozostaje nienaruszony.
W praktyce te liczby przekładają się na rytm nauki: okresy intensywnych wykładów przeplatają się z dyżurami stażowymi i pracą własną. W wielu modułach przewidziano przygotowywanie algorytmów postępowania, prezentacji czy opracowań przypadków, bo to uczy myślenia klinicznego i porządkowania opieki. Jeśli ktoś planuje specjalizację „obok życia”, to właśnie te elementy zwykle decydują o sukcesie: regularność, dobra organizacja i realistyczne zaplanowanie czasu na naukę.
Moduły jako mapa rozwoju: czego uczysz się krok po kroku
Program jest podzielony na moduły, które można czytać jak ścieżkę pacjentki przez różne okresy życia. Zaczyna się od fundamentów: prawa, etyki, komunikacji i współczesnych kierunków opieki nad kobietą, bo bez tego trudno podejmować dojrzałe decyzje zawodowe. Dopiero potem wchodzi się w obszary stricte kliniczne – od przygotowania do ciąży i opieki przedkoncepcyjnej, przez prowadzenie ciąży, poród, połóg i opiekę nad noworodkiem.
W kolejnych etapach nacisk przesuwa się na ginekologię w różnych okresach życia – w tym problemy wieku rozrodczego, okresu dojrzewania oraz czasu okołomenopauzalnego. Program uwzględnia także elementy ginekologii onkologicznej, co w praktyce oznacza przygotowanie do pracy z pacjentką wymagającą szczególnego wsparcia, edukacji i koordynacji opieki. Dzięki temu specjalizacja nie zamyka położnej w jednym miejscu pracy, tylko poszerza jej kompetencje w kierunku opieki długofalowej.
Staże i „świadczenia do zaliczenia” – czyli nauka, która sprawdza się w praktyce
Staże są sercem tej specjalizacji, bo to na nich teoria „przestaje być slajdem”. Opracowanie precyzuje cele staży i warunki zaliczenia, zwykle oparte o pełną obecność oraz wykonanie konkretnych świadczeń zdrowotnych pod nadzorem opiekuna. To mechanizm, który chroni pacjentkę: dyplom ma oznaczać realną umiejętność, a nie tylko zaliczony test.
Najważniejsze jest to, że staże obejmują różne środowiska pracy, dzięki czemu położna uczy się elastyczności i współpracy z zespołem. W praktyce możesz zetknąć się z opieką przedkoncepcyjną i leczeniem niepłodności, edukacją w szkole rodzenia, oddziałem patologii ciąży, pracownią USG, salą porodową, oddziałem położniczym i neonatologicznym oraz poradniami i oddziałami ginekologicznymi. Taki przekrój uczy, jak inaczej prowadzi się rozmowę w poradni, a inaczej w sytuacji ostrej na dyżurze, i jak ważna jest ciągłość informacji między miejscami.
Przykłady umiejętności, które „robią różnicę” po stażach:
- Planowanie i prowadzenie edukacji (przedporodowej, prokreacyjnej, w zakresie płodności i stylu życia).
- Ocena ryzyka i monitorowanie ciąży – także w ciąży wysokiego ryzyka, w tym przy cukrzycy i konieczności kontroli glikemii.
- Udział w diagnostyce i przygotowaniu pacjentki do badań (np. USG), a także elementy profilaktyki ginekologicznej, takie jak pobranie materiału do badań przesiewowych czy szczepienia.
Jak zalicza się specjalizację: testy, karta specjalizacji i egzamin państwowy
W toku szkolenia przewidziane są zaliczenia bieżące – czyli sprawdzenie wiedzy i umiejętności po każdym module, w tym potwierdzanie wykonanych świadczeń zdrowotnych. W wielu modułach zaliczenie ma formę testu jednokrotnego wyboru, a próg pozytywny wynosi 70% poprawnych odpowiedzi, przy jednoczesnym wymogu obecności na zajęciach. To ważne, bo pokazuje, że program nie sprowadza się do „przejścia stażu”, ale wymaga też uporządkowanej wiedzy, która jest niezbędna w sytuacjach nagłych.
Finałem jest egzamin państwowy przeprowadzany przez komisję egzaminacyjną powoływaną na poziomie centralnym. W praktyce oznacza to, że specjalizacja ma charakter standaryzowany: niezależnie od miasta i organizatora oczekuje się porównywalnych kompetencji końcowych. Dla uczestniczki to sygnał, że warto uczyć się „pod praktykę”, ale jednocześnie szeroko – bo egzamin sprawdza rozumienie procesów, standardów i bezpieczeństwa, a nie tylko pamięć do definicji.
Co po specjalizacji: miejsca pracy, odpowiedzialność i perspektywy
Dyplom specjalisty w pielęgniarstwie ginekologiczno‑położniczym otwiera drzwi do ról, w których liczy się nie tylko doświadczenie, ale też formalne przygotowanie do koordynacji opieki. W praktyce może to oznaczać pracę na oddziałach położniczych i ginekologicznych, w poradniach, szkołach rodzenia, a także w obszarach wymagających szczególnej czujności klinicznej – jak patologia ciąży czy opieka nad pacjentką po zabiegach. Dla wielu położnych ważnym krokiem jest też udział w tworzeniu procedur, edukacji zespołu, wdrażaniu standardów jakości i pracy opartej na dowodach.
Równocześnie rośnie odpowiedzialność – i to jest aspekt, o którym rzadko mówi się wprost w ogłoszeniach o naborze. Po specjalizacji pacjentka (i zespół) oczekują nie tylko sprawnych rąk, ale też liderstwa, spokoju w kryzysie i umiejętności budowania relacji, zwłaszcza gdy emocje są wysokie. Dlatego tak ważne jest, by wybierać miejsca stażowe i organizatora szkolenia, którzy naprawdę uczą, a nie tylko „podbijają” obecność, oraz by dbać o regenerację i granice – bo w ginekologii i położnictwie wypalenie zawodowe ma często cichy, podstępny początek.
Zakończenie
Jeśli myślisz o tej specjalizacji, potraktuj ją jak projekt rozwojowy, a nie jak formalność do odhaczenia. Najpierw oceń swoją sytuację: ile czasu realnie możesz poświęcić tygodniowo, jak wygląda wsparcie w miejscu pracy i czy masz przestrzeń na samokształcenie, które w programie jest dopuszczalne w określonej puli godzin. Warto też zawczasu uporządkować kwestie formalne i kompetencyjne, zwłaszcza jeśli organizator ma obowiązek potwierdzać określone kwalifikacje (np. w zakresie badania fizykalnego) przed ukończeniem szkolenia.
Na koniec pamiętaj o sensie, który stoi za liczbami i testami: celem jest bezpieczna, ciągła opieka nad kobietą i noworodkiem oraz lepsze prowadzenie pacjentek w obszarach ginekologicznych. To przekłada się na mniejszy chaos informacyjny, szybsze wychwytywanie niepokojących sygnałów i bardziej partnerską komunikację z pacjentką. A jeśli jesteś pacjentką i czytasz ten tekst z ciekawości: w razie niepokojących objawów w ciąży, krwawienia, silnego bólu, duszności czy nagłego pogorszenia stanu – nie szukaj odpowiedzi w internecie, tylko pilnie skontaktuj się z lekarzem lub wezwij pomoc.
Ten artykuł ma charakter informacyjny i nie zastępuje porady lekarskiej ani indywidualnej konsultacji z położną lub lekarzem.
tm, fot. red (ab)