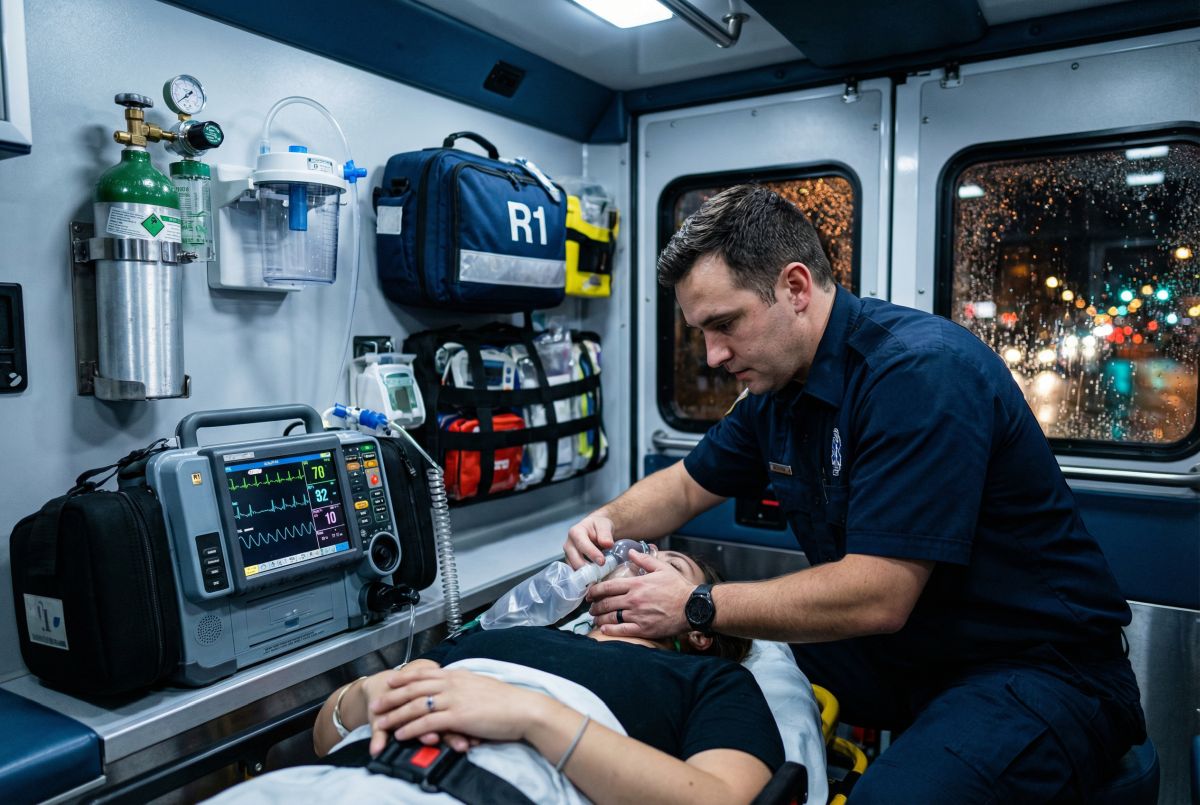
W SOR-ze i w zespołach ratownictwa medycznego czas nie płynie „normalnie”. Dla pacjenta to często pierwsza w życiu sytuacja, w której naprawdę boi się o zdrowie albo życie, a do tego nie ma pewności, czy jego objawy są „poważne”, czy „tylko” niepokojące. Dla zespołu ratunkowego to kolejny dyżur, na którym trzeba jednocześnie zachować zimną krew i okazać człowiekowi zwykłą, ludzką troskę. Pielęgniarka ratunkowa jest w tym wszystkim kimś więcej niż wykonawcą zleceń – jest osobą, która porządkuje chaos.
W praktyce praca ratunkowa wygląda inaczej niż większość wyobrażeń z seriali. Nie zawsze jest spektakularnie, ale prawie zawsze jest intensywnie: szybka ocena stanu pacjenta, ustalenie priorytetów, zabezpieczenie podstawowych funkcji życiowych i komunikacja z resztą zespołu. W ratownictwie nie chodzi o „jedną procedurę”, tylko o ciąg decyzji, które muszą być logiczne i spójne, nawet gdy pacjent krzyczy z bólu, rodzina pyta o wszystko naraz, a obok przywożą kolejnego poszkodowanego. To właśnie dlatego pielęgniarstwo ratunkowe ma swoją ścieżkę kwalifikacji i swój język – oparty na standardach, algorytmach i treningu.
Kto może się tym zajmować i co znaczy „mieć kwalifikacje”
Zacznijmy od podstaw: pielęgniarstwo ratunkowe wykonuje pielęgniarka lub pielęgniarz z prawem wykonywania zawodu, a nie „ktoś po szybkim kursie”. Sama chęć pracy w SOR-ze nie wystarczy, bo w grę wchodzą procedury i decyzje, które mają realny wpływ na przeżycie pacjenta oraz na ryzyko powikłań. W praktyce do pracy ratunkowej najczęściej ciągnie osoby, które dobrze czują się w dynamicznym środowisku, potrafią działać według priorytetów i nie „zamrażają się” w stresie. Jednocześnie to zawód dla ludzi wrażliwych, bo bez empatii trudno unieść ciężar rozmów z pacjentami w kryzysie.
W polskich realiach formalne „dokręcanie śrub” kwalifikacyjnych nie jest fanaberią, tylko elementem bezpieczeństwa pacjenta i personelu. Program specjalizacji zakłada m.in. potwierdzenie, że uczestnik ma przygotowanie do badania fizykalnego – czyli umie zebrać wywiad i ocenić pacjenta nie tylko „na oko”, ale zgodnie z zasadami klinicznymi. To ważne, bo w ratownictwie pierwsza ocena pacjenta to często połowa diagnozy, a błędy na tym etapie kosztują najwięcej. Dobre kwalifikacje chronią też samą pielęgniarkę: łatwiej działać pewnie, gdy wiesz, co wolno, co trzeba i jak to zrobić bezpiecznie.
Warto też oddzielić dwie rzeczy, które w potocznym języku mieszają się ze sobą: doświadczenie i uprawnienia. Doświadczenie przychodzi z dyżurami i bywa bezcenne, ale nie zastąpi formalnego przygotowania do procedur, które wymagają treningu i standaryzacji. Uprawnienia i kompetencje to z kolei nie „papier”, tylko zakres działań, do których ktoś został przygotowany i które potrafi wykonać w sposób powtarzalny. W ratownictwie powtarzalność jest kluczowa, bo w stresie mózg lubi skracać drogę – i wtedy algorytmy oraz ćwiczenia ratują jakość decyzji.
Jak zdobywa się kwalifikacje
Najbardziej oczywistą drogą rozwoju w tym obszarze jest szkolenie specjalizacyjne w dziedzinie pielęgniarstwa ratunkowego. To nie jest weekendowe szkolenie, tylko program rozpisany na setki godzin, w którym duży nacisk kładzie się na praktykę pod okiem opiekunów stażu. Uczestnik nie tylko słucha wykładów, ale zalicza konkretne umiejętności i świadczenia, często w warunkach symulowanych, a na końcu zdaje egzamin państwowy. Taki model ma sens, bo w ratownictwie nie wystarczy „wiedzieć”, trzeba też umieć wykonać procedurę we właściwej kolejności i w odpowiednim tempie.
Program specjalizacji obejmuje zarówno fundamenty, jak i obszary bardzo „ratunkowe”: od prawa, etyki i komunikacji, przez organizację Państwowego Ratownictwa Medycznego, aż po ocenę pacjenta w stanach zagrożenia życia. Jest też miejsce na postępowanie w urazach, zdarzeniach masowych i katastrofach, a także na sytuacje szczególne – na przykład ratownictwo w ginekologii i położnictwie czy u dzieci. Dzięki temu pielęgniarka ratunkowa nie jest „specjalistą od jednego narządu”, tylko osobą, która rozumie mechanizmy nagłego pogorszenia stanu w różnych grupach pacjentów. To przekłada się na umiejętność współpracy z lekarzem medycyny ratunkowej, anestezjologiem, ratownikami medycznymi i innymi specjalistami.
Żeby urealnić, co znaczy „zdobyć kwalifikacje”, warto zobaczyć, jakie elementy są w praktyce nie do pominięcia. Po pierwsze, ocena pacjenta i podejmowanie decyzji według priorytetów, w tym segregacja medyczna (triage) w SOR i w warunkach przedszpitalnych. Po drugie, procedury oddechowe i krążeniowe, bo w nagłym zagrożeniu życia to one decydują o czasie „na resztę”. Po trzecie, praca w środowisku, w którym zasady bezpieczeństwa i higieny pracy oraz ochrona personelu są równie ważne jak szybkość działania. Na tym tle „dodatkowe kursy” mają sens jako uzupełnienie, ale rdzeń daje specjalizacja: uporządkowanie kompetencji, trening i rozliczalność efektów.
Od pierwszego spojrzenia do zaawansowanych procedur
Pacjent widzi zwykle tylko fragment pracy: podłączenie do monitorów, wkłucie, leki, opatrunek, czasem defibrylację albo resuscytację. Tymczasem realna pomoc zaczyna się wcześniej – w chwili, gdy pielęgniarka ocenia, co jest najpilniejsze, i potrafi to nazwać oraz przekuć na plan działania. W ratownictwie „pomoc” to często ochrona przed pogorszeniem: właściwe ułożenie pacjenta, zabezpieczenie dróg oddechowych, kontrola krwawienia, unieruchomienie podejrzewanego urazu kręgosłupa czy przygotowanie do transportu. To działania, które wyglądają prosto, ale wymagają wiedzy, kiedy i dlaczego są potrzebne.
Wśród kompetencji praktycznych znajdują się umiejętności, które w świadomości pacjentów wciąż brzmią „lekarsko”, a jednak w ratownictwie są wspólną odpowiedzialnością zespołu. Mowa o prowadzeniu podstawowej i zaawansowanej resuscytacji krążeniowo-oddechowej, o obsłudze defibrylatora (zarówno AED, jak i trybu manualnego), o wykonywaniu EKG – czasem z teletransmisją – oraz o zaawansowanym udrażnianiu dróg oddechowych. W określonych sytuacjach pielęgniarka ratunkowa może być przygotowana do działań takich jak intubacja w nagłym zatrzymaniu krążenia czy procedury ratujące życie przy ciężkich urazach, jeśli mieści się to w jej kompetencjach i w warunkach systemu. W praktyce najważniejsze jest to, że ktoś w zespole „trzyma algorytm” i pilnuje, by w stresie nie pominąć kroków, które decydują o wyniku.
Pomoc pielęgniarki ratunkowej to także komunikacja, która dla pacjenta bywa równie ważna jak kroplówka. W SOR-ze pacjent często czuje, że „nic nie wie” – nie zna planu, nie wie, co oznaczają parametry na monitorze, nie rozumie kolejności badań. Dobra pielęgniarka potrafi w dwóch zdaniach wyjaśnić, dlaczego ktoś czeka, co oznacza triage i czego można się spodziewać w najbliższej godzinie. Potrafi też zabezpieczyć intymność i godność człowieka w sytuacji, w której jest bezradny, rozebrany, przestraszony i zależny od obcych. To właśnie na tym poziomie widać, że ratownictwo to nie tylko procedury, ale też etyka w praktyce.
Perspektywy zawodowe: gdzie pracuje pielęgniarka ratunkowa i jak wygląda rozwój
Pielęgniarstwo ratunkowe otwiera drzwi do miejsc pracy, w których potrzebne są szybkie decyzje i opanowanie procedur. Naturalnym środowiskiem jest szpitalny oddział ratunkowy, izba przyjęć, oddziały intensywnej terapii oraz transport medyczny, a w obszarze przedszpitalnym – zespoły ratownictwa medycznego. W praktyce kompetencje ratunkowe przydają się także w innych miejscach, gdzie zdarzają się nagłe pogorszenia stanu: w dużych oddziałach zabiegowych, w diagnostyce inwazyjnej czy w obszarach wysokiego ryzyka powikłań. Dla części osób to także ścieżka w stronę dydaktyki i szkolenia innych, bo w ratownictwie standardy żyją tylko wtedy, gdy ktoś uczy ich w realnych scenariuszach.
Perspektywy nie dotyczą jednak wyłącznie „gdzie pracować”, ale też „jak przetrwać w zawodzie”. Dyżury, brak przewidywalności, kontakt z agresją, z cierpieniem i ze śmiercią – to wszystko obciąża psychikę i ciało. Dlatego dojrzałe podejście do kariery w ratownictwie obejmuje także higienę pracy: odpoczynek, wsparcie zespołu, debriefing po trudnych zdarzeniach i świadome budowanie odporności psychicznej. Coraz częściej mówi się o tym głośno, bo wypalenie w ratownictwie nie jest „słabością”, tylko przewidywalnym skutkiem przewlekłego stresu. Z perspektywy pacjenta to ważne, bo dobrze zaopiekowany personel to bezpieczniejszy personel.
Rozwój zawodowy w ratownictwie ma też wymiar formalny: kolejne kursy, szkolenia z symulacji, a dla części osób także studia i praca naukowa w obszarze EBNP, czyli pielęgniarstwa opartego na dowodach. To brzmi akademicko, ale ma prosty sens: sprawdzamy, co naprawdę działa, i aktualizujemy praktykę, zamiast opierać się wyłącznie na „zawsze tak robiliśmy”. W ratownictwie zmiany w wytycznych resuscytacji czy w postępowaniu urazowym potrafią pojawić się szybciej, niż wielu pacjentów sądzi. Pielęgniarka ratunkowa, która się rozwija, wnosi do zespołu nie tylko umiejętność działania, ale też umiejętność uczenia się.
Co pacjent może zrobić, żeby pomóc… i kiedy nie wolno czekać
Wiele napięć wokół SOR wynika z tego, że pacjent i system mają różne perspektywy na „pilność”. Pacjent widzi ból, strach i niepewność, a zespół widzi ryzyko zagrożenia życia i konieczność ustawienia kolejki według priorytetów medycznych. Pielęgniarka ratunkowa często jest tłumaczem między tymi światami: pomaga zebrać informacje, porządkuje objawy, ocenia parametry życiowe i wskazuje dalszą ścieżkę. Dla pacjenta praktyczną pomocą bywa przygotowanie podstawowych danych: lista leków, chorób przewlekłych, alergii, wyniki ostatnich badań, a w przypadku dziecka także książeczka zdrowia, jeśli jest pod ręką. To nie „biurokracja”, tylko sposób na to, by szybciej podjąć właściwe decyzje.
Są jednak sytuacje, w których nie ma sensu czekać na poradę z internetu ani „sprawdzać jeszcze jutro”. Jeśli pojawiają się objawy sugerujące zagrożenie życia, potrzebna jest pilna pomoc medyczna (112/999 lub SOR), a nie konsultacja „na spokojnie”. Do takich sygnałów należą między innymi:
- Nagły, silny ból w klatce piersiowej, duszność, sinienie lub omdlenie.
- Objawy udaru (opadnięty kącik ust, niedowład, zaburzenia mowy, nagłe zaburzenia widzenia).
- Masywny krwotok, poważny uraz głowy, podejrzenie złamania kręgosłupa.
- Drgawki trwające długo lub nawracające, utrata przytomności.
- Ciężka reakcja alergiczna z obrzękiem twarzy lub trudnością w oddychaniu.
- U dziecka: wyraźne pogorszenie stanu, problemy z oddychaniem, apatia lub „brak kontaktu”.
Na koniec warto podkreślić coś ważnego: ten tekst ma charakter informacyjny i nie zastępuje konsultacji lekarskiej ani oceny stanu pacjenta na żywo. Pielęgniarstwo ratunkowe jest potrzebne właśnie dlatego, że w nagłym zagrożeniu życia liczą się fakty z badania, parametry życiowe i szybkie decyzje, a nie domysły. Jeśli cokolwiek w Twoich objawach budzi niepokój, skontaktuj się z lekarzem lub skorzystaj z pomocy doraźnej – lepiej sprawdzić i uspokoić sytuację, niż przeoczyć coś poważnego. A gdy trafisz do SOR, pamiętaj, że pielęgniarka ratunkowa jest po to, by w tym chaosie znaleźć porządek i bezpieczeństwo – dla Ciebie i dla całego zespołu.
tm, zdjęcie abac