Pielęgniarka nefrologiczna z dializoterapią jest „operatorem bezpieczeństwa” leczenia nerkozastępczego i przewodnikiem pacjenta w codziennych decyzjach, które decydują o przebiegu choroby.
Pierwsze spotkanie z nefrologią rzadko zaczyna się od dramatu w stylu serialu medycznego, częściej od drobnych sygnałów: narastających obrzęków, spadku formy, skoków ciśnienia. Pacjent z przewlekłą chorobą nerek uczy się żyć „na liczbach”: kreatynina, potas, hemoglobina, masa ciała, ilość wypijanych płynów. W tym świecie pielęgniarka jest osobą, która przekłada medyczne pojęcia na codzienność, a jednocześnie pilnuje, by w natłoku zaleceń nie zgubić najważniejszego: bezpieczeństwa i jakości życia. To także praca z emocjami, bo choroba nerek bywa cicha, a jej konsekwencje – bardzo głośne.
W praktyce część obowiązków to klasyczna opieka internistyczna, ale z mocnym „nefrologicznym akcentem”. Pielęgniarka obserwuje, czy pacjent nie jest przewodniony albo odwodniony, kontroluje ciśnienie, monitoruje stan skóry, zgłasza niepokojące objawy, a przy okazji dba o komfort – od łagodzenia świądu po wsparcie w bezsenności. Sporo czasu zajmuje edukacja: jak czytać etykiety pod kątem sodu, dlaczego „zdrowe” suplementy mogą szkodzić nerkom, jak planować posiłki, gdy trzeba ograniczać potas czy fosfor. W oddziale nefrologicznym widać też wyraźnie, że skuteczne leczenie to współpraca – pacjent, rodzina i zespół terapeutyczny muszą mówić jednym językiem.
Stacja dializ: przygotowanie zabiegu, który musi być powtarzalny i bezpieczny
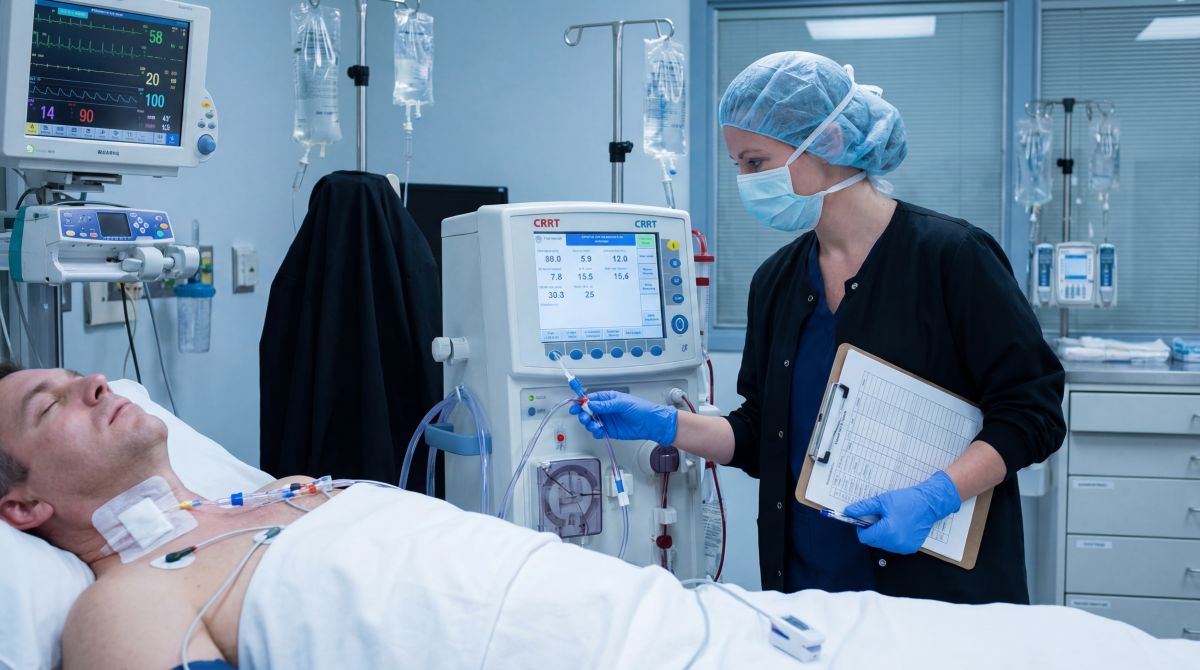
W hemodializie nie ma miejsca na improwizację. Pielęgniarka przygotowuje stanowisko pracy tak, by każdy element był sprawdzony i gotowy: aparatura, zestawy drenów, dializator, płyny, materiały opatrunkowe i środki do dezynfekcji. To także kontrola tego, czego pacjent nie widzi, a co decyduje o jakości zabiegu – choćby prawidłowego przygotowania sprzętu i utrzymania reżimu sanitarnego w całej stacji. W tle jest „logistyka sterylności”: właściwe procedury dezynfekcji aparatów i powierzchni, porządek w obiegu sprzętu oraz czujność na ryzyko zakażeń. Każdy błąd na tym etapie może odbić się na pacjencie za kilka godzin albo za kilka tygodni.
Drugim filarem jest ocena pacjenta przed rozpoczęciem dializy i przygotowanie dostępu naczyniowego. Pielęgniarka waży chorego, porównuje masę z tzw. „suchą masą ciała” i wstępnie ocenia, ile płynu należy bezpiecznie usunąć podczas zabiegu. Sprawdza przetokę tętniczo-żylną lub cewnik dializacyjny, ocenia skórę i miejsce wkłucia, reaguje na objawy sugerujące stan zapalny albo zaburzenia przepływu. To moment, w którym krótkie pytanie ma znaczenie: „Czy dziś było gorzej z dusznością?” albo „Czy w nocy miał pan skurcze?” – bo odpowiedź może zmienić plan zabiegu. Zanim pacjent zostanie podłączony do aparatu, trzeba też upewnić się, że rozumie, co się będzie działo i czego może się spodziewać.
W trakcie hemodializy: monitorowanie, dawki, dokumentacja – czyli praca w czasie rzeczywistym
Sam zabieg hemodializy to dla wielu pacjentów kilka godzin pozornie spokojnego siedzenia w fotelu, ale dla personelu – ciągła praca w tle. Pielęgniarka podłącza pacjenta do aparatu, prowadzi dializę zgodnie z parametrami zaplanowanymi przez lekarza, a jednocześnie obserwuje odpowiedź organizmu. Kontroluje ciśnienie, tętno, samopoczucie, objawy bólowe i reakcję na usuwanie płynu, bo nawet prawidłowo zaplanowana ultrafiltracja może u konkretnej osoby wywołać nagłe spadki ciśnienia lub męczące skurcze. W razie potrzeby podaje płyny lub leki dożylne zgodnie z procedurą i planem leczenia, a następnie ocenia, czy interwencja przyniosła efekt. Równolegle prowadzi dokumentację – nie jako „papierologię”, ale jako zapis przebiegu terapii, który ma znaczenie przy kolejnych zabiegach.
Dializa ma też swoje typowe powikłania, które trzeba umieć rozpoznać szybko, zanim staną się groźne. Do najczęstszych należą:
- Skurcze mięśni
- Nudności
- Bóle głowy
- Nagłe spadki lub wzrosty ciśnienia
- Świąd skóry nasilający się w trakcie lub po zabiegu
Zdarzają się sytuacje rzadsze, ale wymagające błyskawicznej reakcji, jak zator powietrzny czy hemoliza, dlatego czujność i procedury bezpieczeństwa są tak ważne. Jeśli pojawia się ból w klatce piersiowej, znaczna duszność, utrata przytomności, gwałtowne krwawienie z dostępu naczyniowego albo objawy ciężkiej reakcji ogólnoustrojowej (np. dreszcze i wysoka gorączka), potrzebna jest pilna pomoc medyczna – w praktyce to natychmiastowe działanie zespołu i często wezwanie pomocy w trybie nagłym. Właśnie tu rola pielęgniarki jako „pierwszego radaru” jest nie do przecenienia.
Dostęp naczyniowy: przetoka i cewnik to nie rurka, tylko linia życia
W dializoterapii dostęp naczyniowy jest jak linia życia – działa albo nie działa, a konsekwencje bywają szybkie. Pielęgniarka ocenia stan przetoki, uczy pacjenta prostych metod samoobserwacji (np. wyczuwania „szmeru/drżenia”), przypomina o ochronie kończyny i o tym, czego unikać. W stacji dializ dba o technikę wkłucia, aseptykę oraz o to, by nakłucia były wykonywane w sposób możliwie bezpieczny dla przetoki w dłuższej perspektywie. Przy cewniku dializacyjnym nacisk kładzie się na profilaktykę zakażeń i właściwą pielęgnację miejsca wyjścia, bo nawet drobne zaniedbanie może skończyć się poważnym powikłaniem. To również praca „na granicy” edukacji i motywacji: pacjent musi zrozumieć, że codzienne nawyki realnie wpływają na los dostępu.
Ważną częścią jest także współpraca z lekarzem i zespołem przy ocenie dysfunkcji dostępu i planowaniu dalszego postępowania. Jeśli przetoka słabnie, pojawia się obrzęk, ból, zaczerwienienie albo przestaje być wyczuwalne charakterystyczne „drżenie”, pielęgniarka nie tylko to zauważa, ale też inicjuje dalsze kroki zgodnie z procedurą. W praktyce oznacza to zgłoszenie problemu, zabezpieczenie miejsca, ocenę objawów ogólnych oraz przygotowanie pacjenta do ewentualnych badań czy interwencji. Równie istotne jest pobieranie materiału do badań laboratoryjnych zgodnie ze standardami placówki, tak aby wyniki były wiarygodne i przydatne w modyfikacji leczenia. Dobra dializa zaczyna się więc często dużo wcześniej niż w chwili podłączenia pacjenta do aparatu.
Dializa otrzewnowa
Dializa otrzewnowa bywa wyborem osób, które chcą zachować większą niezależność albo uniknąć częstych dojazdów do stacji dializ. Dla pielęgniarki oznacza to ogromny nacisk na nauczanie: pacjent i jego bliscy muszą opanować technikę, zasady higieny, rozpoznawanie pierwszych objawów zakażenia i właściwe reagowanie na problemy. W praktyce w zakres pracy wchodzi wykonywanie wymian płynu dializacyjnego w dializie otrzewnowej ciągłej oraz wsparcie pacjenta w dializie automatycznej – od podłączenia po bezpieczne zakończenie terapii. Pielęgniarka przygotowuje chorego do współudziału w leczeniu, sprawdza zrozumienie instrukcji i koryguje błędy, zanim staną się niebezpieczne. To wymagająca rola, bo dobrze przeprowadzone szkolenie potrafi zmniejszyć ryzyko powikłań i poprawić komfort życia.
W dializie otrzewnowej ważne są też kontrole i ocena skuteczności leczenia. Pielęgniarka uczy, jak prowadzić obserwacje w domu, jak monitorować bilans płynów i kiedy trzeba pilnie skontaktować się z ośrodkiem. W ramach procedur pojawiają się także testy oceniające funkcję otrzewnej, które wymagają właściwego przygotowania i dokumentowania. Równolegle towarzyszy pacjentowi w codziennych dylematach: co zrobić, gdy spada apetyt, jak planować płyny w upał, jak radzić sobie z lękiem przed zakażeniem. Właśnie dlatego w tej dziedzinie liczy się nie tylko sprawność techniczna, ale też umiejętność budowania zaufania.
Techniki ciągłe i inne metody oczyszczania krwi: gdy liczy się każda godzina
Nefrologia z dializoterapią nie kończy się na klasycznej hemodializie. W oddziale intensywnej terapii lub w sytuacjach ostrego uszkodzenia nerek stosuje się techniki ciągłe, które „pracują” godzinami lub dobami, aby organizm miał czas na stabilizację. Pielęgniarka przygotowuje aparaturę i sprzęt do terapii, uczestniczy w prowadzeniu leczenia, a przede wszystkim dba o jego bezpieczeństwo – od zabezpieczenia dostępu naczyniowego po utrzymanie skutecznej antykoagulacji zgodnie z procedurą. W tego typu terapiach kluczowa jest ciągła obserwacja oraz dokumentowanie parametrów, bo zmiany mogą następować szybko i wymagać natychmiastowej korekty. W praktyce jest to praca bardzo zespołowa, prowadzona ramię w ramię z lekarzami i personelem OIT.
W tej części dializoterapii pojawiają się także metody pokrewne, takie jak hemodiafiltracja, plazmafereza czy hemoperfuzja, gdzie pielęgniarka przygotowuje stanowisko i nadzoruje przebieg terapii zgodnie ze standardami. Monitorowanie nie dotyczy tylko samopoczucia pacjenta, ale też parametrów laboratoryjnych – równowagi wodno-elektrolitowej, gospodarki kwasowo-zasadowej czy skuteczności oczyszczania krwi. Osobnym zadaniem jest profilaktyka zakażeń i zapobieganie transmisji zakażeń krwiopochodnych, co w środowisku intensywnej terapii ma szczególne znaczenie. To obszar, w którym doświadczenie i dobra organizacja pracy przekładają się na realne przeżycie pacjenta, a nie tylko na „komfort” zabiegu.
Edukacja, wybory i transplantacja
W nefrologii pacjent często stoi przed wyborem, który zmienia całe życie: hemodializa, dializa otrzewnowa, a czasem przeszczepienie nerki – także w wariancie wyprzedzającym, zanim dializy staną się konieczne. Pielęgniarka pomaga choremu i jego rodzinie zrozumieć różnice między metodami, przygotowuje do współudziału w leczeniu i wspiera w przechodzeniu przez kolejne etapy choroby. To może oznaczać zarówno pracę edukacyjną w stacji dializ, jak i przygotowanie emocjonalne oraz fizyczne do transplantacji, kiedy pojawia się realna perspektywa przeszczepu. W tym czasie pacjent bywa przeciążony informacjami, a rodzina – lękiem i poczuciem bezradności; spokojna, rzeczowa rozmowa potrafi zrobić ogromną różnicę. Dobra edukacja nie obiecuje cudów, ale daje narzędzia: jak rozpoznawać objawy przewodnienia, dlaczego zależy nam na kontroli fosforu, jak dbać o skórę, naczynia i dostęp.
Ważne jest też to, czego nie widać wprost: pielęgniarka uczy stylu życia z chorobą, a nie tylko „obsługi” terapii. W praktyce przekłada się to na rozmowy o diecie (często we współpracy z dietetykiem), o przyjmowaniu leków, o aktywności fizycznej w bezpiecznym zakresie i o tym, jak planować dzień wokół dializ. To także uczenie pacjenta, kiedy nie czekać: przy wysokiej gorączce i dreszczach, nasilonej duszności, bólu w klatce piersiowej, objawach neurologicznych (np. nagłe zaburzenia mowy lub niedowład), silnym bólu brzucha u osoby na dializie otrzewnowej czy krwawieniu z dostępu naczyniowego potrzebna jest pilna pomoc medyczna. Ten tekst nie zastępuje konsultacji lekarskiej ani oceny w gabinecie; ma pomóc zrozumieć, na czym polega praca pielęgniarki nefrologicznej i dlaczego jej rola jest kluczowa w bezpieczeństwie leczenia. Jeśli Ty lub ktoś bliski jest leczony nefrologicznie, warto traktować pielęgniarkę jako partnera – osobę, do której można przyjść z pytaniem, zanim problem urośnie do rozmiaru kryzysu.
tm, zdjęcie z abacusai