W chirurgii bywają dni, kiedy wszystko wygląda spokojnie, a jednak cały oddział pracuje na „cichych alarmach”. Pacjent po zabiegu mówi, że „coś mu się kręci w głowie”, ktoś inny nagle przestaje oddawać mocz, a jeszcze ktoś zaczyna oddychać płycej i szybciej. To nie są spektakularne sceny z serialu medycznego, tylko codzienność, w której detale decydują o tym, czy powikłanie zostanie złapane na starcie, czy dopiero wtedy, gdy jest już groźne. Właśnie w takich momentach widać, czym różni się rutynowa opieka od opieki prowadzonej przez specjalistę w pielęgniarstwie chirurgicznym.
Ten tekst nie zastępuje porady lekarskiej ani oceny pielęgniarskiej w szpitalu. Jeśli po zabiegu pojawia się nagła duszność, silny ból w klatce piersiowej, omdlenie, zaburzenia świadomości, masywne krwawienie, objawy udaru lub szybko narastający ból brzucha z twardnieniem powłok, trzeba pilnie wezwać pomoc (112/SOR). W mniej gwałtownych sytuacjach warto zgłaszać niepokojące objawy personelowi i nie „przeczekiwać” ich na własną rękę. Bezpieczeństwo pooperacyjne zaczyna się od komunikacji: pacjent mówi, zespół słucha i działa.
Kim jest pielęgniarka po tej specjalizacji – rola w zespole i „moment krytyczny” opieki
Specjalista w pielęgniarstwie chirurgicznym to pielęgniarka, która ma pogłębione przygotowanie do pracy z pacjentem operowanym, urazowym oraz z chorym wymagającym intensywnej obserwacji w okresie okołooperacyjnym. W praktyce oznacza to większą samodzielność w ocenie stanu chorego, planowaniu opieki i podejmowaniu interwencji pielęgniarskich, zanim sytuacja rozwinie się w pełnoobjawowe powikłanie. Taka rola nie polega na „zastępowaniu lekarza”, tylko na tworzeniu bezpiecznej siatki: ktoś stale jest przy pacjencie, widzi zmiany i potrafi je sensownie zinterpretować. To ważne zwłaszcza wtedy, gdy w szpitalu wielu pacjentów ma podobne objawy, a tylko u części z nich zaczyna się coś groźnego.
„Moment krytyczny” w chirurgii to często pierwsze godziny po zabiegu i pierwsza doba, kiedy organizm reaguje na operację, znieczulenie, ból, utratę płynów, a czasem też na krwawienie lub infekcję. Specjalista umie uporządkować priorytety: najpierw drożność dróg oddechowych i oddychanie, potem krążenie, świadomość, kontrola bólu oraz ryzyko krwawienia i zakażenia. Jednocześnie potrafi prowadzić rozmowę, która pacjentowi przywraca poczucie kontroli, bo tłumaczy, co jest typowe, a co wymaga natychmiastowej reakcji. W zespole terapeutycznym taka pielęgniarka często jest „łącznikiem” między salą chorych, blokiem operacyjnym, diagnostyką i lekarzami różnych specjalności. To właśnie dzięki niej informacje nie gubią się w biegu, a pacjent nie zostaje sam z niepokojącym objawem.
Ocena pacjenta chirurgicznego: wywiad, badanie fizykalne, interpretacja podstawowych badań
Dobra opieka chirurgiczna zaczyna się od porządnego rozpoznania sytuacji, a nie od samego pomiaru ciśnienia i temperatury. Specjalista w pielęgniarstwie chirurgicznym potrafi zebrać ukierunkowany wywiad, czyli zapytać nie tylko „czy boli”, ale też gdzie, jak mocno, od kiedy, co nasila i co łagodzi, oraz czy ból zmienia się w czasie. Równie ważne są pytania o leki (zwłaszcza przeciwkrzepliwe), alergie, choroby przewlekłe, wcześniejsze znieczulenia i reakcje niepożądane. Dzięki temu zespół szybciej wychwytuje pacjentów z wyższym ryzykiem powikłań, na przykład krwawienia, problemów oddechowych czy zaburzeń glikemii.
Badanie fizykalne w pielęgniarstwie chirurgicznym to nie „lekarska fanaberia”, tylko praktyczny sposób na szybkie sprawdzenie, czy organizm pracuje tak, jak powinien. Specjalista ocenia oddech i krążenie, wygląd skóry, obrzęki, wypełnienie naczyń, orientacyjnie brzuch, stan rany, drożność drenów oraz poziom świadomości. Uczy się patrzeć na trendy: czy tętno rośnie, czy saturacja spada, czy diureza maleje, czy pacjent staje się coraz bardziej senny. Interpretacja podstawowych badań laboratoryjnych i pomiarów przyłóżkowych pomaga zrozumieć, czy problem dotyczy niedokrwienia, odwodnienia, zaburzeń elektrolitowych, infekcji czy działań niepożądanych leków. To nie jest stawianie diagnozy lekarskiej, ale umiejętność, która pozwala szybciej zgłosić właściwą hipotezę i uruchomić pomoc.
Przygotowanie do diagnostyki i zabiegu: co wchodzi w standard bezpiecznej ścieżki okołooperacyjnej
Bezpieczna ścieżka okołooperacyjna zaczyna się długo przed salą operacyjną, bo wiele powikłań „rodzi się” w przygotowaniu. Specjalista dba o to, by pacjent był właściwie poinformowany i rozumiał, co będzie się działo, bo stres i chaos komunikacyjny przekładają się na współpracę i ryzyko błędów. W praktyce oznacza to sprawdzenie tożsamości, procedury, zgód, przygotowania pola operacyjnego, dostępów naczyniowych, zaleceń dotyczących jedzenia i picia oraz kompletności badań. Równie ważne jest wychwycenie rzeczy pozornie drobnych, jak niedostateczne nawodnienie, gorączka, infekcja dróg oddechowych czy nieprzyjęte leki, które mogą zmienić plan znieczulenia.
Przygotowanie do diagnostyki bywa równie wymagające jak przygotowanie do samej operacji, zwłaszcza gdy badanie jest inwazyjne, wymaga kontrastu lub wiąże się z sedacją. Pielęgniarka specjalistka potrafi przygotować pacjenta do badań obrazowych i endoskopowych, zadbać o bezpieczeństwo w czasie transportu i monitorować stan chorego przed oraz po procedurze. Umie też rozpoznać, kiedy pacjent nie toleruje przygotowania, na przykład szybko się odwadnia, ma spadki ciśnienia lub nasilone nudności. Z perspektywy pacjenta standard bezpieczeństwa to często „niewidzialne” działania: kontrola parametrów, weryfikacja checklisty, profilaktyka zakażeń oraz plan przeciwbólowy omówiony wcześniej, a nie dopiero wtedy, gdy ból wymyka się spod kontroli. Dobrze ustawione przygotowanie skraca później pobyt w szpitalu i zmniejsza ryzyko powikłań.
Opieka pooperacyjna: monitoring, ból, bilans płynów, dreny – najczęstsze „punkty zapalne”
Po operacji pacjent wraca na oddział z „nową fizjologią”: jest po znieczuleniu, często ma ograniczoną ruchomość, zmienioną tolerancję płynów i większe ryzyko zaburzeń oddychania. Specjalista w pielęgniarstwie chirurgicznym koncentruje się na monitorowaniu parametrów życiowych i ogólnego obrazu klinicznego, bo sama liczba na monitorze nie wystarcza. Ocena drożności dróg oddechowych, jakości oddechu, stanu świadomości i krążenia jest kluczowa szczególnie w pierwszych godzinach po wybudzeniu. Równolegle prowadzi się profilaktykę powikłań, takich jak zapalenie płuc, zakrzepica czy odleżyny, bo pacjent przez pewien czas jest mniej aktywny i bardziej podatny na konsekwencje unieruchomienia.
Ból pooperacyjny jest jednym z największych „punktów zapalnych”, bo źle kontrolowany utrudnia oddychanie, kaszel i pionizację, a przez to zwiększa ryzyko powikłań. Specjalistka potrafi ocenić ból w ustrukturyzowany sposób i odróżnić ból typowy po zabiegu od bólu, który sugeruje problem, na przykład narastające krwawienie czy niedokrwienie. Bilans płynów i obserwacja diurezy pomagają ocenić, czy pacjent jest nawodniony, czy grozi mu odwodnienie, czy nerki pracują prawidłowo, oraz czy nie rozwija się wstrząs. Dreny i sączki są „oknem” na to, co dzieje się w polu operacyjnym, dlatego ważna jest ocena ich drożności, ilości i charakteru treści oraz zabezpieczenie, by nie doszło do przypadkowego wysunięcia. Wczesne wychwycenie nieprawidłowości często oznacza mniej agresywne leczenie i krótszy czas rekonwalescencji.
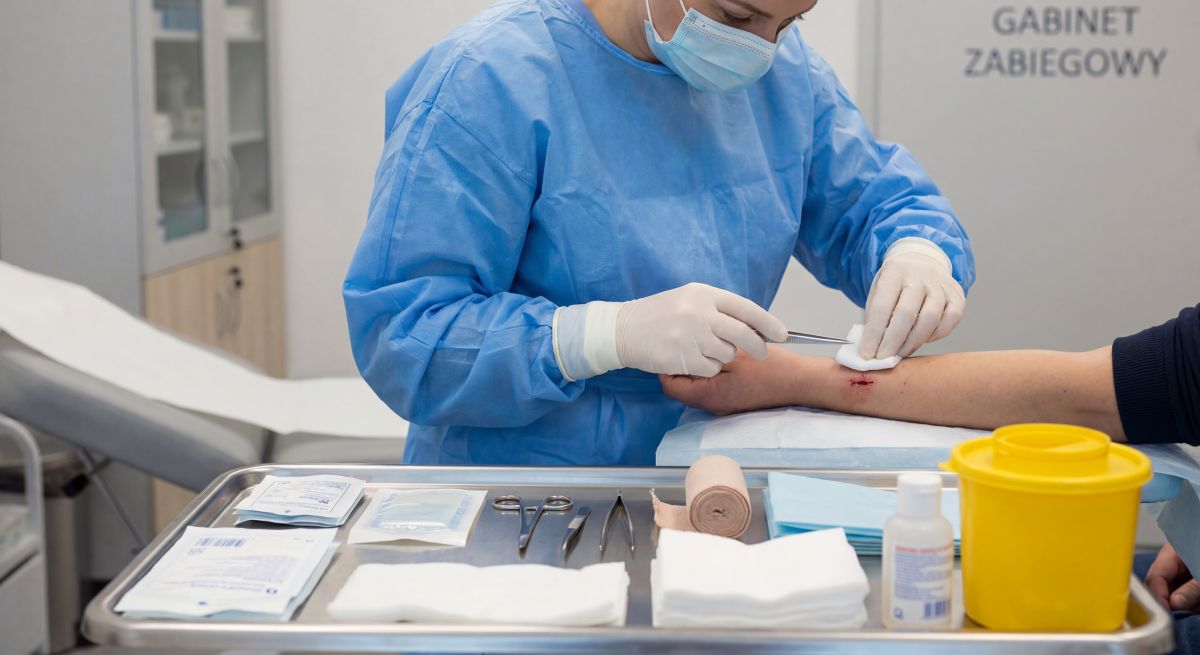
Rany i gojenie: rozpoznawanie zakażenia, dobór opatrunków, zdejmowanie szwów, oparzenia
Pielęgniarstwo chirurgiczne w dużej mierze „kręci się” wokół rany, bo to rana jest miejscem, gdzie spotyka się chirurgia, mikrobiologia, ból i codzienna higiena. Specjalista potrafi ocenić ranę w sposób uporządkowany: zwraca uwagę na brzegi, dno, wysięk, zapach, obrzęk, zaczerwienienie, bolesność i stan skóry wokół. Ważna jest też umiejętność rozróżnienia zwykłego procesu zapalnego w gojeniu od cech zakażenia, które wymagają szybszej reakcji. W praktyce liczy się także dokumentacja, bo porównanie zdjęć, opisów i pomiarów pozwala ocenić, czy rana realnie się poprawia.
Dobór opatrunku to nie kwestia „najdroższego produktu”, tylko dopasowania do fazy gojenia i problemu dominującego, na przykład wysięku, maceracji skóry lub ryzyka kolonizacji bakteryjnej. Pielęgniarka specjalistka zna zasady zmiany opatrunków w warunkach aseptycznych i potrafi dobrać rozwiązanie, które chroni ranę, a jednocześnie nie uszkadza delikatnej tkanki podczas zdejmowania. W codziennej praktyce dochodzi też zdejmowanie szwów oraz edukacja pacjenta, jak myć okolicę rany, kiedy można się kąpać i czego unikać, by nie rozerwać świeżego zrostu. Oparzenia są osobnym tematem, bo wymagają oceny głębokości i powierzchni, a następnie prowadzenia rany oparzeniowej tak, by minimalizować ból, ryzyko infekcji i utratę płynów. W razie wątpliwości co do szybko narastającego zaczerwienienia, gorączki, rozejścia rany czy przykrego zapachu pacjent powinien zgłaszać się do personelu lub do kontroli, zamiast leczyć to „maścią z internetu”.
Urazy i ortopedia: unieruchomienia, opatrunek gipsowy, wyciągi – opieka i ryzyka
Pacjent urazowy to często pacjent z bólem, ograniczoną mobilnością i dużym ryzykiem powikłań wynikających z unieruchomienia. Specjalista w pielęgniarstwie chirurgicznym wie, że gips czy szyna to nie tylko „zabezpieczenie kości”, ale także potencjalne zagrożenie dla krążenia, czucia i skóry. Dlatego tak ważna jest obserwacja kończyny: kolor, temperatura, obrzęk, ból nieadekwatny do urazu oraz czucie i ruch palców. Wczesne wykrycie problemu może zapobiec niedokrwieniu lub zespołowi ciasnoty przedziałów powięziowych, który jest stanem pilnym.
Wyciągi i leczenie urazów wymagają także dobrej pielęgnacji skóry, profilaktyki odleżyn, higieny oraz stopniowego usprawniania, gdy tylko jest to bezpieczne. Pielęgniarka specjalistka zwraca uwagę na to, jak pacjent leży, czy nie ma ucisku na nerwy, oraz czy sprzęt jest prawidłowo założony i stabilny. Równolegle prowadzi się kontrolę bólu i pracuje nad tym, by pacjent mógł oddychać głęboko, kaszleć i zmieniać pozycję, co chroni przed powikłaniami ze strony płuc. W ortopedii istotne jest również monitorowanie krwawienia i bilansu płynów, bo urazy i zabiegi ortopedyczne potrafią wiązać się z dużą utratą krwi i obciążeniem krążenia. Pacjentowi i rodzinie trzeba też jasno powiedzieć, jakie objawy w domu są alarmowe, na przykład drętwienie, sine palce, narastający ból lub gorączka po operacji.
„Chirurgie narządowe” w pigułce: neurochirurgia, kardio/naczyniowa/torakochirurgia, urologia
W chirurgiach narządowych widać, jak bardzo „jeden szczegół” potrafi zmienić przebieg leczenia, dlatego rola pielęgniarki specjalistki jest tu szczególnie wymagająca. W neurochirurgii kluczowa jest ocena świadomości, reakcje źrenic, objawy ogniskowe i kontrola bólu tak, by nie zamaskować pogorszenia neurologicznego. Pacjent po operacji mózgu czy kręgosłupa wymaga uważnego nadzoru, bo senność może być skutkiem leków, ale może też być wczesnym sygnałem powikłania. Pielęgniarka musi więc znać „normę” dla konkretnego pacjenta i zauważać odchylenia.
W kardiochirurgii, chirurgii naczyniowej i torakochirurgii na pierwszy plan wychodzi oddech i krążenie, a także drenaż klatki piersiowej oraz ryzyko krwawienia. Specjalista potrafi monitorować parametry życiowe i reagować na objawy niewydolności oddechowej, a jednocześnie dba o rehabilitację oddechową, naukę efektywnego kaszlu i bezpieczną pionizację. W urologii duże znaczenie ma kontrola diurezy, drożności cewnika, obserwacja krwiomoczu i edukacja pacjenta, by potrafił rozpoznać zatrzymanie moczu lub zakażenie. W każdym z tych obszarów pielęgniarstwo specjalistyczne łączy technikę z uważnością: sprzęt i procedury są ważne, ale to człowiek przy łóżku pacjenta widzi pierwsze sygnały, że coś idzie w złą stronę.
Chirurgia dziecięca i pacjent w podeszłym wieku: co się zmienia w ocenie, bólu i pielęgnowaniu
Dziecko nie jest „małym dorosłym”, a w chirurgii ta różnica jest szczególnie odczuwalna. U dzieci szybciej dochodzi do odwodnienia i zaburzeń metabolicznych, a infekcje potrafią uogólnić się gwałtowniej niż u osób dorosłych. Specjalista w pielęgniarstwie chirurgicznym dostosowuje ocenę bólu do wieku dziecka i jego możliwości komunikacyjnych, bo maluch nie zawsze powie „boli mnie brzuch”, tylko będzie płakał, odmawiał picia lub będzie wyjątkowo apatyczny. Kluczowa jest też współpraca z rodzicami, którzy często najlepiej wiedzą, co jest dla dziecka „normalne”, a co oznacza, że coś się dzieje.
Pacjent w podeszłym wieku z kolei bywa cichy i „niezwracający na siebie uwagi”, a jednocześnie jest bardziej narażony na majaczenie, powikłania oddechowe i problemy z gospodarką wodno-elektrolitową. Specjalistka zwraca uwagę na ryzyko upadku, delikatną skórę, gorsze gojenie i wielolekowość, która może zmieniać reakcję na środki przeciwbólowe. U seniorów ważne jest też szybkie uruchamianie i przywracanie samodzielności, bo każdy dodatkowy dzień w łóżku zwiększa ryzyko utraty sprawności. W obu grupach wiekowych rośnie znaczenie edukacji: pacjent i opiekunowie muszą wiedzieć, co obserwować w domu, jak dbać o ranę i kiedy niezwłocznie szukać pomocy. W praktyce to właśnie komunikacja i plan opieki po wypisie decydują o tym, czy rekonwalescencja będzie spokojna.
SOR i stany nagłe: rozpoznawanie zagrożenia życia i pierwsze decyzje pielęgniarskie
Szpitalny Oddział Ratunkowy uczy myślenia priorytetami, bo najpierw trzeba zidentyfikować pacjenta w bezpośrednim zagrożeniu życia, a dopiero potem zajmować się resztą. Specjalista w pielęgniarstwie chirurgicznym potrafi rozpoznać niepokojące wzorce w oddechu, krążeniu i świadomości oraz uruchomić właściwy tryb działania. W praktyce oznacza to szybki pomiar podstawowych parametrów, ocenę drożności dróg oddechowych, wsparcie tlenoterapią zgodnie z procedurą oraz przygotowanie do działań ratujących życie. Równie ważne jest zapewnienie bezpieczeństwa miejsca zdarzenia i pacjenta, bo w stanie nagłym chaos jest częścią problemu.
Pierwsze decyzje pielęgniarskie to także umiejętność odróżnienia sytuacji, które wyglądają groźnie, ale są stabilne, od tych, które pozornie są spokojne, a w rzeczywistości „zapowiadają katastrofę”. Przykładem jest pacjent po urazie z narastającą sennością, pacjent z dusznością i sinieniem, albo chory z zimną, spoconą skórą i spadkiem ciśnienia sugerującym wstrząs. W takich sytuacjach liczy się czas i komunikacja w zespole, dlatego specjalista jasno przekazuje obserwacje i prosi o interwencję lekarską wtedy, gdy jest ona potrzebna. Z punktu widzenia pacjenta ważne jest, by wiedzieć, że nagły ból w klatce piersiowej, duszność, objawy udaru, masywne krwawienie czy omdlenie to powody do pilnego wezwania pomocy, a nie do „poczekania do rana”. SOR jest od ratowania życia, a w chirurgii stany nagłe potrafią rozwijać się szybko.
Kiedy potrzebny jest lekarz anestezjolog i dlaczego
Anestezjolog kojarzy się głównie ze znieczuleniem na sali operacyjnej, ale jego rola zaczyna się wcześniej i często trwa również po zabiegu. To lekarz, który ocenia ryzyko znieczulenia, dobiera metodę oraz planuje postępowanie przeciwbólowe i monitorowanie, zwłaszcza u pacjentów obciążonych chorobami serca, płuc czy nerek. W opiece pooperacyjnej anestezjolog jest szczególnie potrzebny, gdy pojawiają się problemy z oddychaniem, trudności z wybudzeniem, niestabilność krążenia lub gdy ból nie poddaje się standardowym schematom. W wielu szpitalach to właśnie on konsultuje pacjentów w sali wybudzeń i w sytuacjach, gdy konieczne jest intensywniejsze monitorowanie.
Z perspektywy pielęgniarki specjalistki kluczowe jest rozpoznanie, kiedy „coś wychodzi poza normę” i trzeba włączyć anestezjologa, a nie tylko zwiększać liczbę pomiarów. Niepokojące są na przykład spadki saturacji, bezdechy, nasilone nudności i wymioty grożące zachłyśnięciem, dreszcze z hipotermią, narastająca senność lub splątanie, a także oznaki ostrego bólu, które uniemożliwiają oddychanie i ruch. Wtedy współpraca pielęgniarki i anestezjologa jest elementem bezpieczeństwa, bo pozwala szybciej wdrożyć tlenoterapię, modyfikację leków, leczenie bólu lub decyzję o przekazaniu pacjenta do intensywniejszego nadzoru. Dla pacjenta ważna jest świadomość, że zgłaszanie objawów po znieczuleniu nie jest „marudzeniem”, tylko częścią opieki, która ma zapobiegać powikłaniom. Najbezpieczniejsza rekonwalescencja to ta, w której problemy wychwytuje się wcześnie i leczy zespołowo.
W chirurgii kompetencje pielęgniarskie nie są dodatkiem do leczenia, tylko jego fundamentem, bo to właśnie pielęgniarka najdłużej i najbliżej obserwuje pacjenta. Specjalista w pielęgniarstwie chirurgicznym łączy wiedzę kliniczną z umiejętnościami praktycznymi: od przygotowania do diagnostyki i zabiegu, przez kontrolę bólu, płynów i drenów, po pielęgnację ran oraz opiekę w urazach i stanach nagłych. Jeśli jesteś pacjentem, najważniejsze jest, by mówić o objawach wprost i nie wstydzić się pytać o to, co niepokoi, bo „małe” sygnały często mają duże znaczenie. Jeśli jesteś opiekunem, pamiętaj, że Twoje obserwacje po wypisie mogą przyspieszyć reakcję i zapobiec powikłaniom.
W razie wątpliwości konsultuj się z personelem prowadzącym lub lekarzem, a przy objawach alarmowych nie zwlekaj z pilnym wezwaniem pomocy. To nie jest tekst do samodiagnozy, tylko mapa, która pomaga zrozumieć, dlaczego w chirurgii liczą się szczegóły i dlaczego specjalizacja pielęgniarska realnie zwiększa bezpieczeństwo. Dobra opieka to współpraca: pacjent, pielęgniarka, lekarz i cały zespół, który działa po to, by wrócić do zdrowia możliwie szybko i bez komplikacji. W chirurgii najlepszym „cudem” jest wczesne wychwycenie problemu i spokojna, konsekwentna opieka.
tm, zdjęcie abac