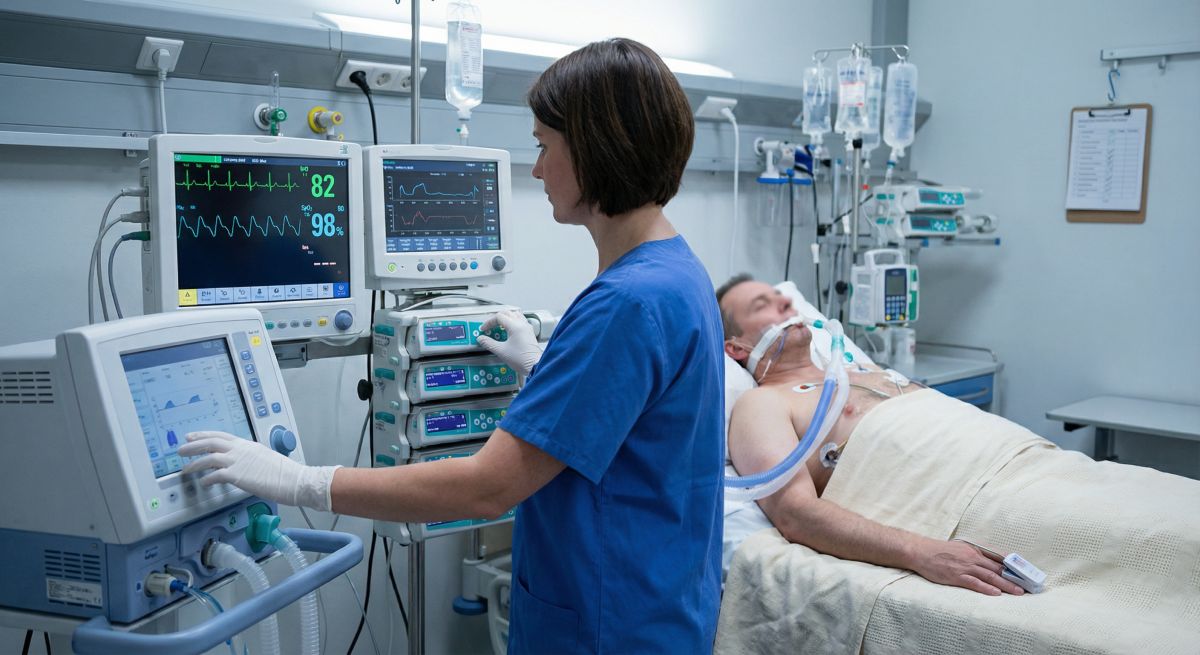
Zdarza się, że pacjent po udanym zabiegu mówi: „Nic nie pamiętam, po prostu zasnąłem i się obudziłem”. To dobre wspomnienie, ale stoi za nim praca zespołu, który przez cały czas pilnuje oddechu, krążenia, bólu i setek szczegółów. W tej układance specjalista pielęgniarstwa anestezjologicznego i intensywnej opieki jest kimś więcej niż „osobą podającą leki” czy „asystą na bloku”. To profesjonalista od bezpieczeństwa w momentach, gdy organizm pacjenta balansuje na granicy stabilności.
To tekst o kompetencjach i odpowiedzialności, a nie o „bohaterskich” historiach. W praktyce liczy się powtarzalność, standardy i umiejętność spokojnego działania, kiedy inni dopiero rozpoznają problem. Program specjalizacji jest rozbudowany (w praktyce to setki godzin teorii i staży) i obejmuje zarówno blok operacyjny, jak i intensywną terapię dorosłych oraz dzieci, techniki pozaustrojowe, terapię bólu i elementy medycyny ratunkowej.
Kim jest specjalista i jaka jest jego rola w zespole (blok operacyjny i OIT)
Specjalista pielęgniarstwa anestezjologicznego i intensywnej opieki to pielęgniarka lub pielęgniarz z dodatkowymi kwalifikacjami podyplomowymi, ukierunkowanymi na opiekę nad pacjentem znieczulanym i krytycznie chorym. W praktyce oznacza to biegłość w monitorowaniu funkcji życiowych, przygotowaniu stanowiska, ocenie ryzyka i prowadzeniu wyspecjalizowanych interwencji w ramach kompetencji pielęgniarskich. Program kładzie nacisk na samodzielną opiekę specjalistyczną, współpracę w zespole terapeutycznym i udział w działaniach resuscytacyjnych. W „zwykłym” dniu to praca precyzyjna i uporządkowana, ale zawsze z gotowością na sytuację nagłą.
Na bloku operacyjnym rola specjalisty jest silnie „okołoanestezjologiczna”: przygotowuje pacjenta i środowisko do bezpiecznego znieczulenia, dba o sprzęt, monitorowanie i dokumentację, a po zakończeniu procedury pomaga przeprowadzić pacjenta przez newralgiczny okres wybudzania. W oddziale intensywnej terapii (OIT) ciężar przesuwa się w stronę ciągłego nadzoru, wczesnego wykrywania pogorszenia, realizacji planu opieki i koordynacji działań wokół pacjenta podłączonego do aparatury i pomp infuzyjnych. W obu miejscach ta sama kompetencja ma inne oblicze: na bloku liczy się „bezbłędne przygotowanie”, na OIT „bezbłędna czujność”.
Fundamenty bezpieczeństwa: prawo, etyka, dokumentacja, komunikacja
W środowisku wysokiego ryzyka prawo i etyka nie są dodatkiem do „prawdziwej medycyny”, tylko jej ramą bezpieczeństwa. Specjalizacja uczy rozumienia regulacji dotyczących wykonywania zawodu, praw pacjenta i rodzajów odpowiedzialności, w tym:
- cywilnej
- karnej
- służbowej
- materialnej
- zawodowej
- etycznej
To ma praktyczny wymiar: kiedy decyzję trzeba podjąć szybko, łatwo o błąd komunikacyjny albo przekroczenie kompetencji. Świadomość granic i obowiązków chroni pacjenta, ale też chroni personel.
Dokumentacja i komunikacja są równie ważne jak technika. W obszarze anestezjologii program wprost wskazuje znaczenie karty znieczulenia i elementów dokumentacji formalizującej przebieg znieczulenia, zarówno indywidualnej, jak i zbiorczej, oraz rosnącą rolę danych elektronicznych. Dobra komunikacja to nie tylko rozmowa „miła i empatyczna”, ale też krótkie, jednoznaczne komunikaty w zespole, umiejętność przekazania pacjenta po operacji i jasne kryteria, kiedy pacjent jest gotowy do wypisu z sali wybudzeń. To fundament, na którym dopiero buduje się resztę kompetencji.
Anestezjologia w procedurach zabiegowych u dorosłych
Anestezjologia u dorosłych to szeroki zakres: od planowych operacji, przez zabiegi „jednego dnia”, po procedury wykonywane poza salą operacyjną. Program specjalizacji obejmuje m.in. ocenę stanu ogólnego przed operacją w trybie planowym i nagłym oraz wymagania dotyczące dokumentacji niezbędnej do znieczulenia. Uczy też przygotowania pacjenta z chorobami współistniejącymi, premedykacji oraz specyfiki znieczulenia regionalnego. To są miejsca, gdzie „drobny szczegół” może zmienić przebieg całego dnia na bloku.
Duży nacisk kładzie się na sprzęt i procedury, bo technologia w anestezjologii nie wybacza improwizacji. W programie pojawiają się m.in. kwestie zaopatrzenia w gazy medyczne, układów anestetycznych, rodzajów wentylacji prowadzonej podczas znieczulenia oraz algorytmów postępowania w przypadku trudnych dróg oddechowych. Specjalista nie jest „od obsługi aparatu”, tylko od bezpiecznego użycia aparatu w realnym pacjencie. To oznacza rozumienie, co monitor pokazuje naprawdę, a co jest artefaktem, i co zrobić, zanim problem urośnie do rangi krytycznej.
Monitorowanie, przygotowanie pacjenta i opieka poznieczuleniowa (na czym jest największa odpowiedzialność)
Największa odpowiedzialność w anestezjologii pielęgniarskiej skupia się na ciągłości: od przygotowania, przez monitorowanie, po opiekę w bezpośrednim okresie po znieczuleniu. Program opisuje zasady organizacji i kwalifikacji do sali poznieczuleniowej oraz opiekę pooperacyjną, a także zadania specjalisty w optymalizacji bezpieczeństwa w tym „oknie ryzyka”. To moment, kiedy pacjent może mieć zaburzenia oddychania, wahania ciśnienia, nudności, silny ból albo krwawienie. Szybkie wychwycenie nieprawidłowości i właściwa reakcja są tu kluczowe.
Monitorowanie to nie tylko „pilnowanie saturacji”. To umiejętność łączenia obrazu klinicznego z aparaturą, przewidywania problemu na podstawie trendu, a nie pojedynczej liczby, oraz zadawania właściwych pytań zespołowi. W praktyce oznacza też bezpieczne przekazywanie pacjenta: jasne kryteria oceny stanu upoważniającego do wypisu z wybudzeń i porządną informację dla oddziału macierzystego. Jeżeli ten etap jest zrobiony dobrze, pacjent często „po prostu wraca do siebie”, a ryzyko powikłań spada.
Specyfika pracy w różnych typach bloków operacyjnych (dlaczego program to rozdziela)
Nie ma jednego „bloku operacyjnego” jako miejsca pracy. Inaczej wygląda anestezjologia w neurochirurgii, inaczej w kardiochirurgii, torakochirurgii, ortopedii czy ginekologii, bo różnią się pacjenci, dynamika zabiegów i profil powikłań. Dlatego program rozdziela staże i kompetencje w zależności od typu bloku, pokazując, że to nie jest kosmetyczna różnica w nazwie oddziału. Specjalista uczy się pracy w warunkach wysokospecjalistycznych, gdzie standardy są inne, bo i ryzyko jest inne.
Rozdzielenie ma też sens organizacyjny. Zespół, który codziennie pracuje w kardiochirurgii, ma inne procedury i „odruchy bezpieczeństwa” niż zespół w okulistyce czy laryngologii. Program prowadzi uczestnika przez różne środowiska, żeby umiał odnaleźć się w odmiennej logistyce, sprzęcie i rytmie pracy. To przekłada się na realną kompetencję: potrafię zadbać o pacjenta niezależnie od tego, czy zabieg trwa 20 minut, czy 8 godzin.
Anestezjologia u dzieci – czym różni się od „wersji dorosłej”
Anestezjologia pediatryczna nie jest „mniejszą dawką dorosłej”. Dziecko ma inną fizjologię, inną dynamikę zmian i inne ryzyka, a do tego dochodzi aspekt psychiczny i rola opiekunów. Program podkreśla odmienności związane z dynamiką rozwoju i grupą wiekową oraz konieczność wieloaspektowego przygotowania dziecka do operacji i znieczulenia. W praktyce to często praca nad lękiem, zaufaniem i współpracą, zanim w ogóle zacznie się część „techniczna”.
W pediatrii szczególnie ważna jest komplementarność zadań w zespole: lekarz anestezjolog i pielęgniarka specjalistka muszą działać jak jeden organizm, bo margines błędu jest mały. Program mówi wprost o roli specjalistycznego zespołu anestezjologicznego i współpracy podczas procedur u dzieci. Dochodzą też procedury poza blokiem, jak bolesne małe zabiegi czy sytuacje ostrodyżurowe, gdzie sedacja i monitorowanie muszą być równie bezpieczne jak w sali operacyjnej. To wymagający obszar, ale też taki, w którym dobre przygotowanie naprawdę zmienia doświadczenie dziecka i rodziny.
Techniki pozaustrojowe w stanach krytycznych
Techniki pozaustrojowe to najwyższa półka intensywnej terapii: leczenie nerkozastępcze, oczyszczanie krwi różnymi metodami czy wsparcie krążeniowo-oddechowe w najcięższych stanach. Program przewiduje staż przygotowujący do opieki nad pacjentami poddawanymi technikom dializacyjnym oraz terapii ECMO, a także do monitorowania pacjenta w trakcie tej terapii. To nie jest „obsługa urządzenia”, tylko ciągła ocena pacjenta, układu krążenia, krzepnięcia, perfuzji i bezpieczeństwa dostępu naczyniowego.
W praktyce kluczowa jest dyscyplina w monitorowaniu i szybka reakcja na odchylenia. Program wymaga współuczestniczenia w leczeniu nerkozastępczym, udziału w zakładaniu cewników naczyniowych do specjalistycznych technik oczyszczania krwi oraz opracowania planu opieki nad pacjentem poddawanym pozaustrojowemu wspomaganiu funkcji życiowych. To kompetencja, która zwiększa możliwości oddziału, bo pozwala bezpieczniej prowadzić terapię wymagającą bardzo ścisłej współpracy całego zespołu. Dla pacjenta oznacza to szansę w sytuacjach, w których standardowe metody leczenia bywają niewystarczające.
Intensywna terapia dorosłych – kompetencje, które robią różnicę
Intensywna terapia dorosłych to środowisko, w którym liczy się zdolność do działania „tu i teraz”, ale w oparciu o zasady i standardy. Program obejmuje m.in. podstawy organizacji OIT, w tym standardy wyposażenia, kwalifikacje personelu i normy obsady pielęgniarskiej zależne od poziomu referencyjności. To ważne, bo kompetencje jednostki i liczba rąk do pracy wpływają na bezpieczeństwo równie mocno jak umiejętności indywidualne. Specjalista powinien rozumieć te ramy i umieć w nich efektywnie działać.
Różnicę robi też praktyka: umiejętność udrażniania dróg oddechowych, współudziału w intubacji, a w określonych sytuacjach także wykonanie intubacji w stanie nagłym, jeśli przewiduje to organizacja pracy i lokalne procedury. Do tego dochodzi precyzja w przygotowywaniu leków i płynów oraz biegłość w technikach monitorowania, w tym inwazyjnych, kiedy pacjent jest skrajnie niestabilny. W intensywnej terapii „dobre ręce” to te, które są jednocześnie uważne i przewidywalne.
Ocena kliniczna, plan opieki i stały nadzór nad pacjentem
Ocena kliniczna w OIT nie kończy się na przyjęciu pacjenta. Program podkreśla opracowanie planu kompleksowej opieki i nadzoru oraz ustalanie potrzeb ciężko chorej osoby. W praktyce oznacza to codzienne wyznaczanie priorytetów: od stabilizacji oddechu i krążenia, po profilaktykę powikłań unieruchomienia, kontrolę glikemii, bilans płynów i wczesną rehabilitację. Dobrze zrobiony plan opieki jest jak mapa, która pozwala zespołowi nie zgubić się w „szumie” zadań.
Stały nadzór to także umiejętność interpretacji zmian, które dla osoby spoza OIT mogą wyglądać „normalnie”. Przykładem jest spadek saturacji, zmiana toru oddychania, narastająca tachykardia czy zmiana stanu świadomości, które mogą sygnalizować sepsę, krwawienie, niedotlenienie lub działania niepożądane leków. Specjalizacja uczy łączenia wiedzy z praktyką i dokumentacją, żeby decyzje były odtwarzalne, a nie oparte wyłącznie na intuicji. To jest kompetencja, która realnie skraca czas do reakcji.
Wentylacja mechaniczna, tlenoterapia, ARDS i monitorowanie skuteczności leczenia
Niewydolność oddechowa to jedno z najczęstszych wskazań do intensywnej terapii, dlatego program obejmuje zarówno jej typy, jak i zasady leczenia nieinwazyjnego oraz inwazyjnego. Wentylacja mechaniczna to nie tylko „podłączenie do respiratora”, ale rozumienie wskazań, trybów wentylacji i wpływu dodatnich ciśnień na inne narządy. W praktyce pielęgniarskiej oznacza to czujność na powikłania, pielęgnację dróg oddechowych, kontrolę mankietu rurki, inhalacje i fizjoterapię oddechową.
ARDS, czyli zespół ostrych zaburzeń oddechowych, jest w programie wyodrębniony jako osobny, trudny temat z zasadami leczenia i pielęgnacji. Skuteczność wentylacji monitoruje się przez ocenę kliniczną, aparaturę i badania gazometryczne, a specjalista powinien umieć interpretować te informacje w kontekście konkretnego pacjenta. Ważną kompetencją jest też współudział w protokole „odzwyczajania” od respiratora, czyli bezpiecznego odłączania od wsparcia, kiedy stan chorego się poprawia. To obszar, gdzie drobiazgowość i konsekwencja mają bezpośrednie przełożenie na przeżycie i długość hospitalizacji.
Intensywna terapia dzieci – inne ryzyka, inna organizacja opieki
W intensywnej terapii dzieci inne jest wszystko: od norm parametrów życiowych, przez dawkowanie leków, po reakcję organizmu na stres i ból. Program stażu pediatrycznego wymaga m.in. monitorowania i interpretowania parametrów życiowych, prowadzenia bilansu płynów, przeliczania dawek i współuczestniczenia w wczesnej rehabilitacji. To pokazuje, że „technicznie” jest tu bardziej wymagająco, bo margines błędu dawki czy płynów jest mniejszy. Równolegle rośnie znaczenie komunikacji z opiekunami, którzy są częścią procesu terapeutycznego.
W pediatrycznym OIT pojawiają się też szczególnie trudne dylematy etyczne. Program odnosi się do zagadnień takich jak granice intensywnej terapii dziecięcej, terapia uporczywa i nieproporcjonalna, a także do roli komisji etyki w sytuacjach trudnych. To uczy, że „możemy technologicznie” nie zawsze znaczy „powinniśmy klinicznie”, a decyzje wymagają rozmowy i transparentności. Specjalista pielęgniarstwa jest w tym procesie ważnym głosem, bo widzi pacjenta i rodzinę najbliżej.
Terapia bólu ostrego – nie tylko „podanie leku”
Ból ostry po zabiegu to nie komfortowy dodatek, tylko parametr, który wpływa na oddychanie, krążenie, mobilizację i ryzyko powikłań. Program specjalizacji traktuje terapię bólu jako osobny obszar kompetencji, z patofizjologią, farmakoterapią i narzędziami oceny natężenia bólu (np. skale numeryczne i wzrokowo-analogowe). Specjalista ma umieć nie tylko „zmierzyć ból”, ale też zrozumieć, kiedy ból sygnalizuje powikłanie, a kiedy jest spodziewaną konsekwencją urazu operacyjnego. To wymaga obserwacji, rozmowy i oceny stanu ogólnego.
W praktyce klinicznej terapia bólu to także techniki regionalne i praca z dokumentacją. Program stażu zakłada m.in. pielęgnowanie dostępu analgezji regionalnej, podawanie leków różnymi drogami (w tym do przestrzeni zewnątrzoponowej) oraz dokumentowanie natężenia bólu i działań. Dochodzi do tego prowadzenie i modyfikowanie terapii w ramach zleconych leków oraz współpraca w interdyscyplinarnym zespole leczenia bólu. To kompetencja, która pacjent „czuje” najbardziej, bo dobrze kontrolowany ból pozwala szybciej wstać, oddychać głębiej i wracać do sprawności.
Medycyna ratunkowa – co wnosi do kompetencji specjalisty
Medycyna ratunkowa jest w specjalizacji po to, żeby uzupełnić obraz pacjenta „zanim trafi na blok albo na OIT”. Program obejmuje wiedzę o systemie ratownictwa, terminologii, a także o prawnych, organizacyjnych i etycznych uwarunkowaniach pracy pielęgniarki w ratownictwie. Uczy też priorytetyzacji, czyli szybkiego nadawania pilności udzielania świadczeń według algorytmów stosowanych w SOR. To kompetencja, która przydaje się w każdym miejscu, gdzie pacjent może gwałtownie się pogorszyć.
Dla specjalisty anestezjologii i intensywnej opieki medycyna ratunkowa jest też treningiem komunikacji i działania w chaosie. W realnym dyżurze liczy się czytelny podział ról, zwięzłe meldunki i zdolność do wykonywania procedur w nieoptymalnych warunkach. Program specjalizacji podkreśla współpracę w interwencjach resuscytacji krążeniowo-oddechowej oraz prowadzenie szkoleń z RKO i interwencji w stanach nagłych. To wprost przekłada się na bezpieczeństwo pacjentów w całym szpitalu.
Granice samodzielności i eskalacja: kiedy to „już sprawa lekarza”
W pracy specjalisty kluczowe jest odróżnienie samodzielności od samotności. Specjalizacja przygotowuje do świadczenia samodzielnej opieki specjalistycznej, ale w ramach prawa i organizacji jednostki, a nie wbrew nim. Eskalacja jest elementem bezpieczeństwa: szybkie wezwanie lekarza przy narastających objawach, pogorszeniu oddechu, niestabilności krążenia czy podejrzeniu krwawienia to oznaka profesjonalizmu, nie „słabości”. W praktyce najlepiej działa zasada: działam w ramach swoich kompetencji, a równolegle uruchamiam wsparcie, jeśli ryzyko rośnie.
Granice są też po stronie pacjenta i rodziny. Specjalista często tłumaczy, co jest działaniem pielęgniarskim, a co decyzją lekarską, i dlaczego czasem trzeba poczekać na ocenę, a czasem działa się natychmiast. Pomaga tu dobra dokumentacja, jasne standardy i świadomość odpowiedzialności zawodowej. Jeżeli pacjent lub bliscy widzą nagły ból w klatce piersiowej, duszność, objawy udaru lub gwałtowne pogorszenie przytomności, powinni wzywać pilną pomoc medyczną, a nie „czekać do rana”. W warunkach szpitalnych takie sygnały zawsze wymagają natychmiastowej reakcji zespołu.
Podsumowanie: jakie umiejętności są najcenniejsze na rynku pracy i dlaczego
Najcenniejsze umiejętności specjalisty to te, które poprawiają bezpieczeństwo w skali całego oddziału: kliniczna czujność, praca na standardach, komunikacja i umiejętność uczenia innych. Program wprost wskazuje kompetencje takie jak efektywna organizacja pracy własnej i zespołu oraz gotowość do roli lidera zmian. Do tego dochodzi konkretna „twarda” praktyka: respiratoroterapia, interpretacja gazometrii, pielęgnacja dróg oddechowych, prowadzenie bilansu płynów, bezpieczne przygotowanie leków i praca z monitorowaniem inwazyjnym. Rynek ceni ludzi, którzy zmniejszają liczbę zdarzeń niepożądanych i potrafią stabilizować sytuację, zanim stanie się krytyczna.
Warto też zauważyć, że specjalizacja jest „mostem” między światami: blokiem operacyjnym, OIT, opieką pooperacyjną, terapią bólu, ratownictwem i technikami pozaustrojowymi. To daje elastyczność zawodową i możliwość pracy w jednostkach wysokospecjalistycznych, gdzie rozwój kompetencji jest naturalną częścią codzienności. Jeśli myślisz o tej ścieżce, potraktuj ją jak inwestycję w bezpieczeństwo pacjentów i własną pewność działania pod presją.
Na koniec ważne zastrzeżenie: ten artykuł ma charakter informacyjny i nie zastępuje konsultacji medycznej ani decyzji podejmowanych przez zespół leczący w konkretnej sytuacji klinicznej. W realnej praktyce zakres zadań i samodzielności zależy od przepisów, lokalnych procedur, uprawnień oraz oceny stanu pacjenta. Jeżeli masz wątpliwości co do postępowania w konkretnym przypadku, najlepszą drogą jest rozmowa z lekarzem prowadzącym lub pielęgniarką oddziałową.
tm, zdjęcie z abacusai